A febre dos hormônios: cresce uso indevido de testosterona e companhia
Modulação hormonal, chip da beleza, implantes... Tratamentos sem respaldo científico fazem sucesso nas redes e ameçam a saúde
*Essa reportagem foi produzida com o apoio do Pulitzer Center, em parceria com o podcast Ciência Suja.
Você quer ficar menos cansado, ter uma vida sexual mais ativa, prevenir e eliminar doenças, perder peso, definir o abdômen, melhorar o raciocínio… e, ufa, estender seus anos pela frente? É simples: tome hormônios. Ao menos é essa a solução prometida por médicos e outras figuras de jaleco em consultórios e redes sociais.
Esses profissionais vêm prescrevendo, dia após dia, esteroides anabolizantes e outras substâncias que nem sequer foram testados para os fins prometidos, especialmente a mulheres e homens depois dos 40 anos. O tratamento oferecido atende pelos nomes de “modulação hormonal”, “medicina antiaging” ou mesmo “reposição hormonal”, um termo sério que está sendo deturpado.
Na maioria dos casos, a fórmula não é vendida em drogarias tradicionais, não tem bula nem registro na Agência Nacional de Vigilância Sanitária (Anvisa).
Trata-se de um implante, que ganhou fama como “chip da beleza” e costuma ser comercializado e aplicado na própria clínica, por alguns milhares de reais, depois de ser adquirido por bem menos que isso de uma farmácia de manipulação, que também vende versões em comprimidos e injeções.
É um negócio lucrativo, que funciona num esquema quase de pirâmide, porque os médicos que aprendem os protocolos hormonais — em cursos pela internet, às vezes dados pelas próprias farmácias — passam a ensinar a prática a outros médicos, que vendem mais implantes nas redes, e por aí vai…
Tudo acontecia quase sem fiscalização, até que, em outubro de 2024, a Anvisa proibiu a venda de qualquer tipo de implante manipulado.
A decisão, já revertida, causou revolta entre os prescritores dos “chips”, que alegaram que pessoas ficariam sem tratamento, e foi seguida de um lobby intenso na internet e nos bastidores da política, com direito a audiência no Senado. Mas o pedido de suspensão vinha amparado por mais de 30 sociedades médicas, todas preocupadas com a normalização de uma ideia que carece de segurança e eficácia comprovada.
“Começamos a receber pacientes que estavam adoecendo por causa desse uso indevido”, diz o hepatologista Raymundo Paraná, professor da Universidade Federal da Bahia (UFBA). E olha que o fígado, o órgão do qual ele cuida, ainda é menos atingido que o coração e o cérebro.
Não é mera coincidência o número expressivo de mortes súbitas entre jovens fisiculturistas e atletas que utilizam anabolizantes. Um estudo publicado em 2024 calcula que esses esteroides elevam em quase três vezes o risco de morte por qualquer causa. E o problema é que, fora do estereótipo do bodybuilder, tem gente tomando bomba sem nem saber disso.
Hormônios para tudo
Talvez o leitor esteja pensando que esta reportagem não tem nada a ver com a sua realidade — nem com seus filhos, pais, irmãos… Afinal, bomba é coisa de marombeiro, e você só usaria testosterona ou outros hormônios para tratar problemas de saúde sob indicação médica.
Aí que mora o perigo.
De fato, a reposição de hormônios é necessária em alguns casos (e falaremos deles), mas a administração sem critérios se transformou numa panaceia. “Hoje, eles são a solução para todos os problemas. Criou-se um cenário de indicações com viés claramente comercial, porque isso dá lucro aos médicos que os prescrevem”, afirma Clayton Macedo, presidente do Departamento de Endocrinologia do Esporte e Exercício da Sociedade Brasileira de Endocrinologia e Metabologia (Sbem).
O endocrinologista é um dos responsáveis pela criação do Vigicom, plataforma na qual médicos registram voluntariamente eventos adversos de pacientes que fizeram uso de hormônios. O material recolhido ajudou a embasar a proibição da Anvisa.
E mostrou que, ao contrário do que se pensa, a maioria das pessoas não tinha chegado aos anabolizantes via mercado clandestino. Em mais de 77% dos casos, eles foram uma sugestão médica.
Cabe explicar que já há um sistema oficial da agência para notificar efeitos colaterais de medicamentos em geral, o Vigimed. Ocorre que o ramo de implantes e afins é um segmento tão sui generis que o programa oficial não estava atendendo às demandas (e aos prejuízos) do que os especialistas estavam recebendo nos consultórios. “Esses pacientes usam produtos sem bula nem número de lote, que é o primeiro dado pedido no sistema convencional”, esclarece Macedo.
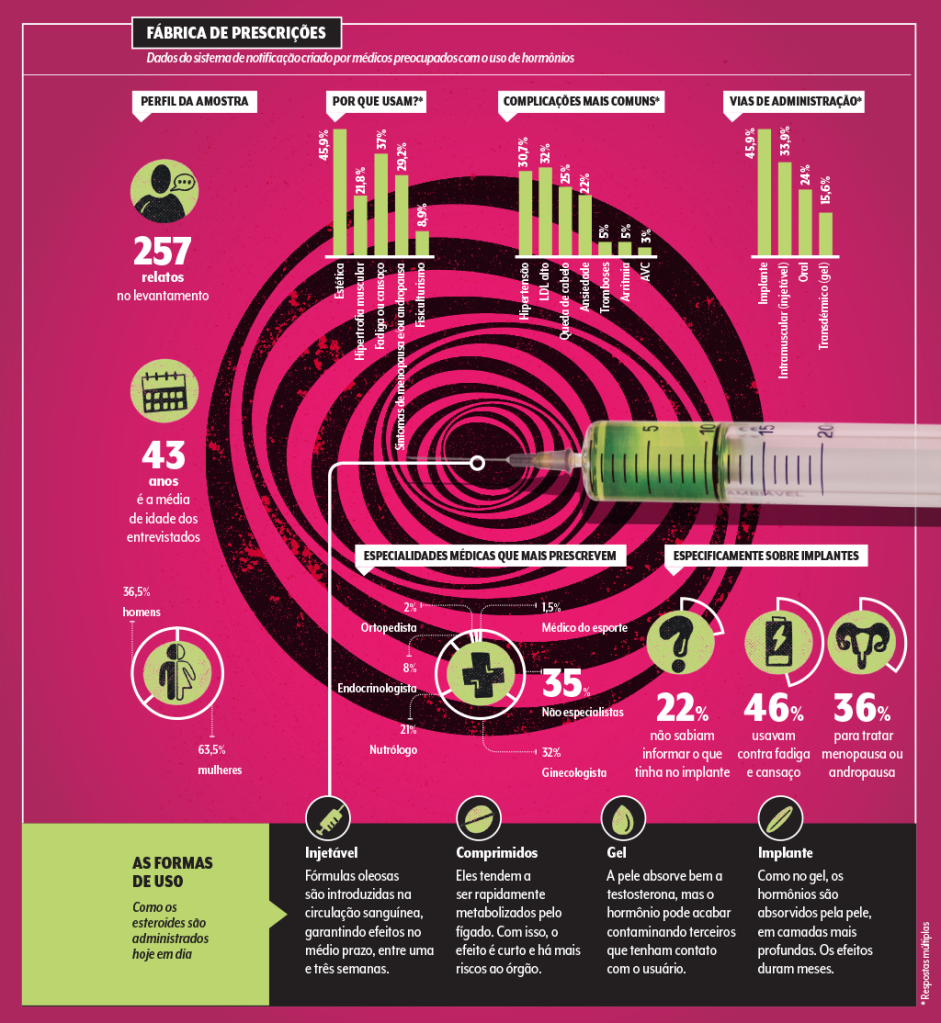
Na realidade, muitas vezes as pessoas desconhecem até o que foi implantado, como revelou o Vigicom. De 257 relatos analisados, 118 diziam respeito ao uso de implantes manipulados, e, em 22% deles, o paciente não sabia informar o que havia no produto.
Quando o princípio ativo era conhecido, os mais usados foram a gestrinona (guarde esse nome) e outros derivados da testosterona.
Considerando apenas os implantes, acne, queda de cabelo, hipertensão e aumento do colesterol foram as complicações mais relatadas, com incidência entre 20 e 30%. Houve ainda casos de trombose, incluindo a temida embolia pulmonar, 25 internações e seis situações que acabaram na UTI.
+Leia também: Prejuízos causados por “chip da beleza” estão chegando aos consultórios
Os dados do Vigicom, contudo, foram mal interpretados na internet e altamente criticados. “Não foi possível estabelecer uma relação de causa e efeito entre os eventos e o uso dos hormônios”, aponta o infectologista Francisco Cardoso, conselheiro do Conselho Federal de Medicina (CFM), órgão que regula a prática médica.
É verdade. Para isso, são necessários mais estudos, mas a notificação é um primeiro passo. “Os casos foram analisados por um comitê de especialistas, mas não se trata de um trabalho científico. O que queríamos era fazer um levantamento do cenário”, explica Macedo.
Cenário que é nebuloso, uma vez que não há estudos clínicos controlados com a maioria das dosagens, compostos e indicações dos implantes manipulados — pesquisas capazes de checar sua eficácia, segurança e frequência de reações adversas.
Ainda assim, as propagandas estão aí aos montes, com médicos afirmando nas redes ter tratado milhares de pessoas, enquanto outros alegam receber cada vez mais pessoas prejudicadas pelas fórmulas hormonais.
Ao menos o Vigicom oferece dados que dialogam com a literatura científica sobre o uso de esteroides. “Estudos mostram que até 25% dos jovens que recorrem a essas substâncias têm placas de gordura em pelo menos três artérias”, conta Glaucia Oliveira, presidente do Departamento de Cardiologia da Mulher da Sociedade Brasileira de Cardiologia (SBC). E isso em jovens, que sempre foram o perfil mais adepto da prática.
No público de meia-idade e acima dos 60 anos, as evidências são relativamente escassas, embora deixem pulgas atrás da orelha. A principal pesquisa sobre o assunto, o Testosterone Trials, de 2016, constatou que, em homens idosos com níveis levemente reduzidos de testosterona, a reposição pode aumentar as placas de gordura que se acumulam nos vasos sanguíneos, ainda que promovesse benefícios como ganho de massa óssea e controle da anemia.
No público feminino, o tema é ainda mais sensível, pois há apenas uma indicação real, para uma queda específica da libido, que pode ser confundida com outros quadros. E alguns efeitos colaterais para elas, como o engrossamento da voz e o aumento do clitóris, são irreversíveis.
Quando se receita um hormônio, a diferença entre veneno e remédio é mínima — daí o pedido de cautela. “Não tenho nada contra a testosterona. Pelo contrário, eu adoro e prescrevo para os pacientes que realmente precisam. O problema é que o uso desnecessário mata”, crava o endocrinologista Alexandre Hohl, professor da Universidade Federal de Santa Catarina (UFSC), autor de um dos principais livros técnicos sobre a substância no mundo.
Homem de poucas palavras, ele descreve a situação atual como uma “chacina”. Para entender o porquê de palavras tão duras, vamos apresentar melhor esse hormônio.
+Assine VEJA SAÚDE a partir de R$5,99
Testosterona: quem de fato precisa dela?
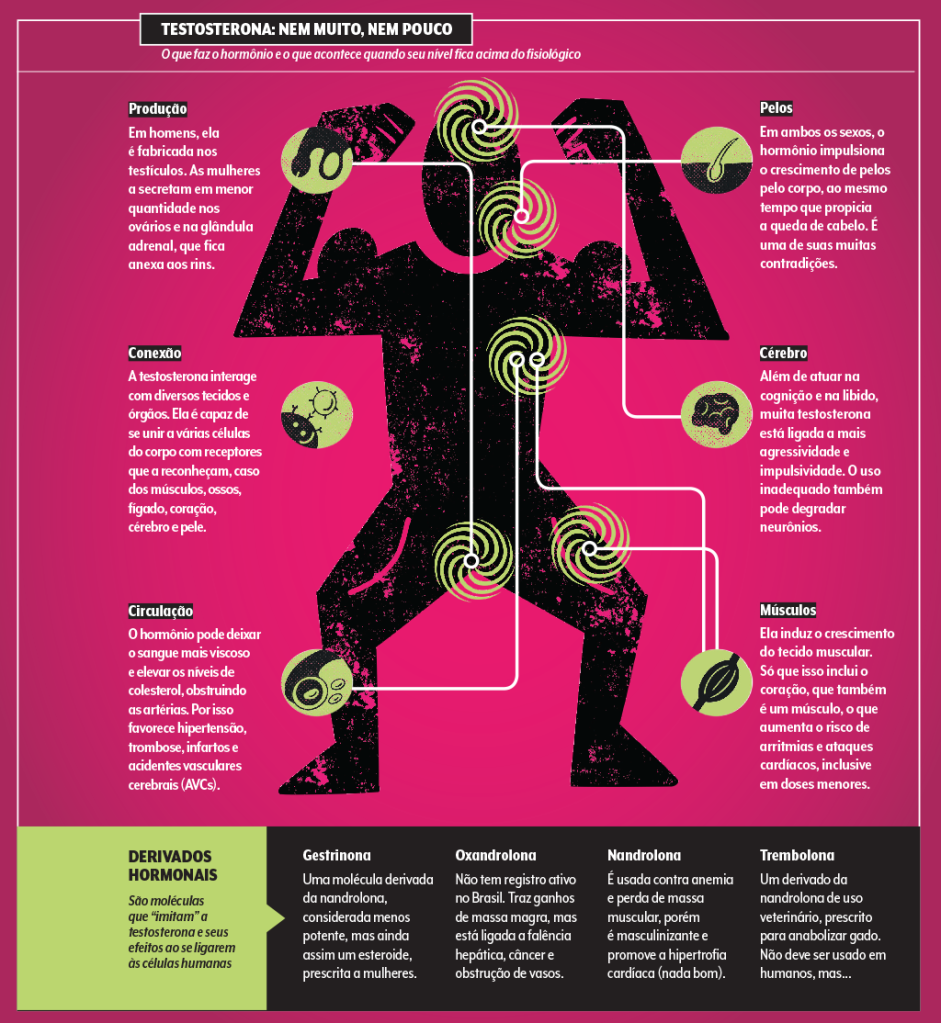
A testosterona é um esteroide anabolizante. Ou seja, um hormônio que ajuda a construir coisas pelo corpo, como tecidos, ossos, proteínas e conexões neuronais. Também fazem parte da classe a insulina, o hormônio do crescimento, entre outros.
Ela é a responsável pelas características tipicamente masculinas: músculos mais proeminentes, pelos, libido, voz grossa… Mas também está presente em menor quantidade nas mulheres, exercendo funções parecidas — já, já chegamos a elas.
Enfim, há um pico de sua produção quando o menino vira adolescente, e depois ela se estabiliza na fase adulta. Quando falta, o sujeito sente prejuízos na qualidade de vida e pode inclusive estar mais sujeito a doenças. A deficiência é chamada de hipogonadismo, e exige tratamento. É aí que entra a reposição.
Mas nem tudo é tão simples e linear nessa história. Primeiro, não basta a testosterona estar baixa no exame para recomendá-la. Pelo contrário, a dosagem só deve ser requisitada quando há suspeita baseada em sintomas ou situações da vida do paciente, porque a taxa do hormônio varia entre cada homem — e nem sempre um nível “baixo” implica problemas de saúde.
“A recomendação é solicitar para homens com queda intensa da libido e da performance sexual, aqueles que passaram por cirurgias ou traumas na hipófise ou que tomam certos medicamentos”, resume Hohl.
+Leia também: Testosterona: quando dosar e quem realmente precisa dela
Só que dar testosterona para o corpo faz com que ele pense que não precisa mais produzi-la, de modo que os testículos podem atrofiar e a falta da substância ocasionar crises de abstinência. Pois é, a dependência é outra sequela dos anabolizantes, mesmo os prescritos supostamente com indicação clínica.
Segundo, nem toda deficiência hormonal deve ser corrigida com hormônios vindos de fora. Por exemplo, a obesidade causa hipogonadismo. Nesse caso, o ideal é tratá-la e investir em mudanças no estilo de vida, e a reposição entraria apenas como uma ajuda temporária.
Terceiro, o exame de testosterona — que está virando praxe em diversos consultórios, como se fosse parte de um hemograma de rotina — sempre deve ser interpretado com cuidado.
“A dosagem precisa ser realizada em mais de uma ocasião diferente, de preferência pela manhã. E, mesmo assim, pesquisas mostram que resultados ‘falsamente baixos’ podem ocorrer em até 30% das medições”, contextualiza o endocrinologista Carlos Seraphim, do grupo Omens.
Ele explica que isso acontece principalmente pela presença da síndrome metabólica, conjunto de alterações ligadas ao excesso de peso. “Ela reduz a proteína que carrega a testosterona no sangue, mas, em geral, não a biodisponível, que age sobre as células do corpo”, elucida. Além disso, medicamentos, doenças transitórias ou mesmo variações individuais podem influenciar o resultado.
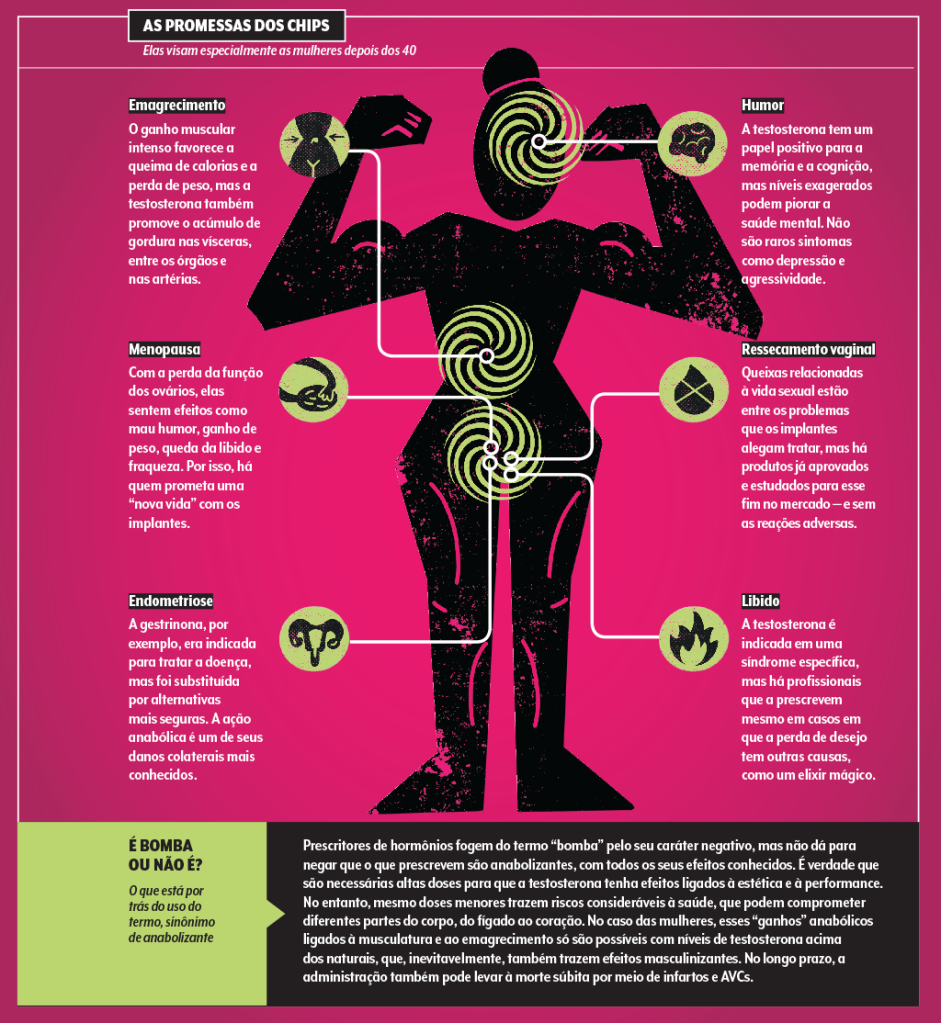
A questão do peso, aliás, é um exemplo de um perigo pouco falado do uso indevido do hormônio. Na internet, médicos prometem que ele pode ajudar no emagrecimento e no ganho de massa muscular.
E é verdade que as gordurinhas aparentes podem sumir num primeiro momento. Mas algo pernicioso acontece: a testosterona tende a piorar a síndrome metabólica. “O tecido adiposo subcutâneo diminui, mas aumenta o visceral, aquele que se acumula entre os órgãos. E isso amplifica o risco de processos inflamatórios, esteatose hepática e formação de placas nos vasos sanguíneos”, descreve a cardiologista Maria Cristina Izar, presidente da Sociedade de Cardiologia do Estado de São Paulo (Socesp).
O dilema, até para os médicos, é que, se por dentro existem ameaças inegáveis, por fora resplandescem efeitos positivos na aparência. “A gente tem até uma orientação de não negar o benefício, porque ele é visto pelo paciente. O homem fica mais forte, a mulher com mais libido… O problema é que o risco é muito maior que o benefício”, comenta Macedo.
Alguns defensores da prescrição mais ampla de hormônios hoje eram, no passado, expoentes da chamada medicina antiaging, ou antienvelhecimento.
Pautada em “repor” testosterona, progesterona e nutrientes, o uso do termo foi proibido em 2012 pelo CFM. “Eles pregavam a ideia de que os hormônios poderiam prevenir ou retardar o envelhecimento, mas isso não existe”, recorda o professor Hohl.
“Depois as pessoas foram criando outras palavras, como modulação hormonal ou hormonologia, para fugir de algo que já foi julgado como negativo no passado”, prossegue. A saber, o médico especialista em hormônios é o endocrinologista.
Em busca da juventude eterna
Ah, a idade… É normal que haja uma diminuição nos níveis de testosterona com o avançar dos anos.
Só que isso é bem diferente de dizer que existe uma andropausa, a menopausa masculina. E que, portanto, todos os homens se beneficiariam de uma terapia de reposição hormonal, como ocorre com um grupo de mulheres.
“Menopausa é o fim de um ciclo, uma queda abrupta dos hormônios”, ensina Hohl. “O homem não passa por isso, a testosterona cai lenta e progressivamente. Uma quantidade muito pequena deles, inferior a 20%, terá hipogonadismo”, pontua.
Ocorre que boa parte dos homens de meia-idade também é sedentária, está acima do peso, tem diabetes… Todos fatores que influenciam os níveis do hormônio. Aí fica difícil acusar que a culpa do déficit é do testículo. “Hoje se questiona se a queda é uma questão de idade ou desses fenômenos que a acompanham”, diz Hohl.
Sim, o assunto é complexo, e, quando bem indicada, a reposição até pode promover a qualidade de vida e mitigar o risco cardiovascular. Só que ela não faz o tempo andar para trás, não. “E o uso inadequado ainda pode acelerar o envelhecimento das artérias, dos rins, do fígado, do coração…”, lista Seraphim.
Porém, é justamente esse homem cinquentão, nem sempre com a saúde em dia, um dos novos públicos-alvo da bomba de testosterona. O outro é seu par feminino.
Nas mulheres, o uso deveria ser ainda mais estrito, restringindo-se ao tratamento da síndrome do desejo sexual hipoativo, um quadro de difícil diagnóstico, uma vez que a libido pode cair por diversos motivos bem mais frequentes do que questões hormonais, como estresse e ansiedade.
E a administração ocorre em doses pequenas, proporcionais aos níveis naturalmente mais baixos da mulher, na forma de gel de aplicação diária, para que o uso seja suspenso caso haja algum problema. “Mas vemos uma extrapolação dessa indicação e da dose recomendada”, afirma Maria Celeste Wender, presidente da Federação Brasileira das Associações de Ginecologia e Obstetrícia (Febrasgo), uma das entidades que se posicionam contra os implantes manipulados.
Inclusive, se a nossa leitora passar por um médico, ele pedir a dosagem de testosterona e alertar que a taxa está lá embaixo, tenha em mente que as mulheres têm um nível fisiológico tão pequeno do hormônio que os exames dos laboratórios não são tão precisos em quantificá-lo.
E isso nem é importante, na verdade. “Só costumamos pedir esse exame quando a suspeita é que a testosterona esteja alta. Nesse caso, a mulher apresenta características virilizantes exacerbadas”, explica a endocrinologista Maria Edna de Mello, do Hospital das Clínicas de São Paulo.
O uso de testosterona para tratar a libido é feito baseado em queixas clínicas, após a exclusão de outras causas para a perda do desejo, e tem uma ação moderada. “No entanto, hoje atendo no consultório mulheres com testosterona mais alta do que a minha”, conta Seraphim. E esses índices, nada naturais, trazem riscos. “Inclusive o de infarto e AVC”, destaca a cardiologista Nina Azevedo, da Socesp.
Tem outro ponto a considerar. “Depois da menopausa, a mulher fica com taxas mais altas de testosterona do que de estrogênio, que deixa de ser produzido pelos ovários. Esse predomínio do hormônio masculino é uma das causas do aumento de gordura abdominal e do risco cardiovascular nessa fase da vida”, destrincha Maria Celeste.
A reposição hormonal bem-feita busca justamente equilibrar essa balança.
+Leia também: Os tabus da reposição hormonal e suas consequências para as mulheres
Os hormônios e as mulheres
Mulheres estão familiarizadas com terapias hormonais. Podem tomar hormônios na forma de anticoncepcionais desde novas, depois para tratar doenças ginecológicas e, quando a idade fértil acaba, para lidar com os sintomas da menopausa.
Esses usos sempre foram analisados de perto pela comunidade científica e levam em consideração uma conta bem precisa entre risco e benefício. Também sempre suscitaram certo receio das pacientes. Basta ver a relação entre os anticoncepcionais e a trombose.
Ou o caso da menopausa. Primeiro, estudos apontaram que a reposição hormonal no climatério poderia aumentar o risco de câncer de mama. Depois, entendeu-se com mais pesquisas que ela poderia ser oferecida à maioria das mulheres, salvo exceções, com vantagens significativas, como proteção do coração e melhora de sintomas como ondas de calor.
Ainda assim, há quem prefira passar longe dela, por puro preconceito ou desconhecimento. “Hoje temos diretrizes cristalizadas sobre a terapia hormonal via oral ou tópica, com perfil de segurança e eficácia bastante conhecido. É uma abordagem valiosa que precisa ser defendida, mas não podemos misturá-la com essa questão dos implantes”, diz o ginecologista César Eduardo Fernandes, presidente da Associação Médica Brasileira (AMB).
Que fique claro: implante, ou chip da beleza, não é reposição hormonal no stricto sensu.Todos os manuais médicos recomendam que ela seja feita com estrogênio (também chamado de estradiol) e, se necessário, progesterona. Ocorre que as aplicações consagradas estão disputando espaço com outras, cada vez menos ortodoxas.

Para mulheres no climatério ou que ainda nem chegaram lá, agora indica-se, além da testosterona, sua derivada gestrinona, ou ainda ocitocina — usada na indução de parto, jamais testada para os fins propostos pelos “hormonólogos”.
Os próprios estradiol e progesterona, utilizados a sério em comprimidos, DIUs e produtos tópicos, entram nessa salada, oferecida à paciente na forma do implante manipulado.
A história da gestrinona, protagonista do “chip da beleza”
Detenhamo-nos por algumas linhas na gestrinona. Criada nos anos 1970, a molécula, em versão via oral, foi testada e aprovada para endometriose, e chegou a ser usada no Brasil, até ser deixada de lado nos anos 2000.
“Por ser um androgênico, como a testosterona, ela provoca acne, queda de cabelo, oleosidade da pele… E foram surgindo medicamentos melhores, com menos reações do tipo, então provavelmente a indústria perdeu o interesse”, comenta Maria Celeste.
Ela “reviveu”, porém, como “chip da beleza” graças a um trabalho iniciado pelo ginecologista brasileiro Elsimar Coutinho, que, nos anos 1990, passou a propagandear seus efeitos para diversas finalidades na mídia. Ele faleceu em 2020, mas médicos resgataram seu legado, e, nos últimos anos, celebridades e influenciadoras digitais declararam, orgulhosas, estarem fazendo uso do chip.
A Elmeco, farmácia de manipulação fundada pelo médico, se tornou uma das principais produtoras de implantes manipulados de gestrinona e outros hormônios no país, como apurou a reportagem.
A substância é considerada um anabolizante mais fraco que sua molécula-mãe, mas está na lista de substâncias tidas como doping nos esportes.
Ainda assim, há quem defenda suas propriedades terapêuticas. “Ela foi retirada do mercado por estratégia comercial, porque surgiu um novo remédio, mas que não se mostrou tão efetivo”, diz o endocrinologista Guilherme Renke, vice-presidente da Sociedade Brasileira de Medicina Personalizada.
A entidade, recém-criada, congrega outros prescritores de hormônios e não tem vínculo com a AMB. Discípulo de Coutinho, Renke utiliza a gestrinona em sua prática clínica. “Hoje indico a mulheres com condições como menopausa, endometriose e adenomiose que não responderam a outros tratamentos”, explica.
Ele concorda com a falta de estudos controlados, mas aponta que a molécula já foi testada com sucesso no passado e que duas pesquisas com os implantes estão sendo conduzidas no Brasil. “Já conhecemos a eficácia do princípio ativo, agora precisamos demonstrar a segurança”, afirma Renke, que publicou um artigo de revisão narrativa sobre a gestrinona na pós-menopausa na revista científica Pharmaceuticals.
Gestrinona é eficaz?
O fato, indiscutível, é que ainda faltam pesquisas robustas que atestem a eficiência da molécula sob a forma de “chip” para a pós-menopausa e mesmo para a própria endometriose, pois a via estudada é outra.
A questão em aberto sobre a segurança preocupa, porque ela vem antes da eficácia nas prioridades de desenvolvimento de um fármaco. É o primeiro ensinamento que os médicos recebem: Primum non nocere, ou “Acima de tudo, não causar dano”, princípio atribuído ao grego Hipócrates, pai da medicina ocidental.
“Na ausência de evidências sólidas de benefício e na presença de evidências de que pode haver risco, o tratamento não deve ser prescrito”, sentencia o cardiologista José Francisco Kerr Saraiva, da Sociedade Brasileira de Cardiologia (SBC). Não só ele e Hipócrates, mas as 34 entidades médicas e a AMB também pensam assim. “De nada adianta ter um tratamento eficaz se ele pode gerar dano às pessoas”, corrobora Fernandes.
Outro argumento refutado por ginecologistas, endocrinologistas e companhia é que, sem os implantes à venda, as mulheres na pós-menopausa ou com endometriose e outros problemas ficariam desassistidas.
“Existem diversas opções de tratamento avaliadas para as condições ginecológicas, com perfil de segurança conhecido. Se surgir um produto de gestrinona aprovado pela Anvisa, com bula e indicações específicas, não iremos nos opor. Mas, por ora, não temos nada disso”, afirma a endocrinologista Karen de Marca, secretária-executiva da Sbem.
É esse o principal senão da gestrinona hoje, que, aliás, se estende a toda a categoria dos implantes manipulados. “Eles até podem estabilizar algumas pacientes. Nossa discussão é que não temos a garantia da segurança do produto, nem da sua composição, nem de como ele libera o hormônio no corpo”, aponta Maria Celeste.
Se não bastasse, não há garantia de padronização. “Não sabemos se o produto da farmácia Y é igual ao da farmácia X”.
+Leia também: Entre a beleza e o perigo: os riscos dos procedimentos estéticos
O chip da discórdia
Os implantes manipulados ganharam o mercado graças a um limbo regulatório. Pela lei, as farmácias de manipulação podem produzir remédios com qualquer composto que já tenha tido registro na Anvisa, desde que ele não tenha sido suspenso.
No caso da gestrinona, o registro apenas venceu e não houve interesse de mais nenhuma indústria em comercializá-la. O mesmo vale para a oxandrolona, anabolizante que desperta bastante interesse na internet.
Mas, atenção: não se trata de uma produção em larga escala com linhas de montagem controladas, como na indústria farmacêutica. “Em teoria, elas existem para individualizar a terapia, quando a pessoa precisa de uma dosagem específica ou não pode tomar um comprimido”, explica Maria Celeste.
Só que, de certo modo, inverteu-se a lógica habitual: agora, essas farmácias ensinam o médico como e o que prescrever. “Elas fazem uma divulgação enorme diretamente com esses profissionais e oferecem cursos”, observa a ginecologista. E criatividade não falta…
Com as leis atuais, não é preciso submeter o produto manufaturado nesses ambientes a testes de eficácia e segurança para uma via de administração ou indicação específica.
Exemplo: se a Anvisa aprovou a ocitocina intravenosa para estimular o trabalho de parto, a farmácia pode fabricar um chip que será prescrito para o que o médico julgar necessário.
Se um comprimido de gestrinona foi registrado para endometriose nos anos 1970, ainda assim ela pode ser receitada hoje dentro de um implante para tratar sintomas de menopausa.
Para tentar regular o mercado, a Anvisa primeiro publicou uma resolução proibindo totalmente a prescrição de implantes manipulados, depois voltou atrás e manteve a proibição apenas para fins estéticos e a propaganda em geral. Também passou a exigir um termo de consentimento esclarecido do paciente e a retenção da receita médica, além da notificação da empresa sobre a venda.
Especialistas avaliam que a posição da autoridade sanitária é um avanço, mas ainda permite a prescrição indevida, uma vez que não há nenhuma indicação formal para uso de implantes hormonais, salvo um produto aprovado como contraceptivo.
Preocupa ainda a capacidade de monitorar os milhares de farmácias de manipulação. A Anvisa afirmou à reportagem que a fiscalização das farmácias cabe às vigilâncias sanitárias locais e que a entidade intervém quando há denúncia de má prática.
Em nossa investigação, deparamos com sites de farmácias fazendo propaganda explícita dos supostos benefícios de certos hormônios, mas, ao ser informada, a agência “não constatou a existência de comércio” nos links.
A Associação Nacional dos Farmacêuticos Magistrais, responsável pelo setor de manipulados, corrobora que suas atividades são regulamentadas pela Anvisa e segue as normas para garantir a qualidade dos produtos com boas práticas de preparação.
Em relação aos implantes, pondera que a via de administração é reconhecida pelo órgão regulatório, sendo considerada uma “forma farmacêutica sólida estéril contendo um ou mais princípios ativos”.

+Leia também: Implantes hormonais manipulados: estudos duvidosos e lucros exorbitantes
O valor das evidências
Bate-se tanto na tecla de que faltam ensaios clínicos randomizados no universo dos implantes porque eles constituem uma etapa fundamental antes da aprovação e do uso massivo de medicamentos, pois comparam os efeitos (positivos ou não) do novo produto em um ambiente controlado.
“Não é que os implantes sejam ruins. Pelo contrário, eles até são uma via de administração interessante. O problema é como são produzidos e utilizados hoje no Brasil”, analisa Fernandes.
Tomemos como exemplo o único implante aprovado hoje, um anticoncepcional. Os estudos que antecederam sua liberação verificaram quanto de hormônio ele libera no sangue, como ficam os níveis em circulação, quais são os efeitos colaterais e os sinais de alerta para complicações.
E há um documento contando tudo isso, a bula. Hoje não temos nada parecido com os chips. O que se faz é o chamado uso off label, fora das indicações originais do fármaco.
E a defesa que se faz hoje deles por vezes é acompanhada de uma crítica velada à medicina baseada em evidências, que preconiza esse ritual de testes. “Se as sociedades médicas exigirem o mesmo rigor de evidência para tudo, vamos subir tanto o sarrafo que não poderemos usar mais de 90% dos tratamentos atuais, que vêm de épocas em que não havia esse tipo de estudo”, diz Cardoso, conselheiro do CFM.
A autarquia federal entende que a categoria tem autonomia para prescrever os implantes para fins terapêuticos a despeito das dúvidas científicas, mas vai na contramão de outras entidades e estudiosos, que entendem as pesquisas como amparo para o exercício da autonomia médica e da segurança do paciente.
“Mesmo medicamentos mais antigos são monitorados pelo sistema de farmacovigilância atual, e vários já foram retirados de circulação. Negar a importância dos ensaios clínicos é negar uma ferramenta valiosa e usada pelo mundo todo”, contrapõe Fernandes.
Frente a esse imbróglio, é difícil não traçar um paralelo com o uso off label de cloroquina, ivermectina e outros remédios contra a covid — todos ineficazes, diga-se.
Enquanto o debate continua, conteúdos com um pé na publicidade e carentes de rastro científico continuam viralizando por aí, alguns deles encenados por gente de jaleco branco. Resta saber qual será a próxima vítima — medicação, doença ou pessoa — da espiral de desinformação nas telas.


 Qual é o melhor óleo para cozinhar? Entenda as diferenças
Qual é o melhor óleo para cozinhar? Entenda as diferenças FeLV: o que é leucemia felina e como cuidar do seu gato com o vírus
FeLV: o que é leucemia felina e como cuidar do seu gato com o vírus


















